Manchmal helfen alternative Behandlungsmethoden, wie Gelenkspritzen oder Osteopathie nicht mehr weiter, dann wird eine Operation im Klinikum notwendig. Die meisten Patienten können nach der Implantation einer Hüftprothese wieder schmerzfrei gehen. Hier steht, welche Chancen und Risiken mit einer Operation verbunden sind.
Ein Beitrag von Prof. Dr. Thorsten Gehrke und Lukas Hoffmann
Wann ist eine Hüftprothese notwendig?
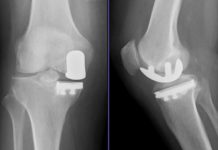
Wie alle Gelenke ist auch das Hüftgelenk mit einer Knorpelschicht überzogen. Der Knorpel erlaubt eine Schmerzfreiheit beim Bewegen, weil er Stöße und Druck dämpft und ein reibungsfreies Gleiten der jeweiligen Knochen gegeneinander ermöglicht . Ist der Gelenkknorpel jedoch extrem verschlissen, wird ein Hüftgelenkersatz (Endoprothese) notwendig.
(Anzeige): Welche Hilfsmittel werden für Hüftpatienten von der Krankenkasse bezahlt? Welche Rehabilitationseinrichtungen sind für Hüftpatienten geeignet? Welche Lebensweise empfehlen die medizinischen Leitlinien für Hüftpatienten? Thorsten Gehrke, Chefarzt der Helios Endo Klinik Hamburg, und Lukas Hoffmann, Journalist beim Handelsblatt, haben einen Ratgeber für Hüftprothesen-Patienten geschrieben. Dieser Artikel ist ein Kapitelauszug. Klicken Sie auf das Bild, um bei Amazon mehr über das Buch zu erfahren!
Häufig ist eine Hüftarthrose, also die Degeneration des Gelenkes, die Ursache für den Gelenkverschleiß und den damit verbundenen Schmerz beim Gehen. Eine Hüftprothese kann aber auch bei einer Hüftkopfnekrose oder nach einem Oberschenkelhalsbruch notwendig werden. In jedem Fall sollte vor der Operation die zweite Meinung eines fachkundigen Arztes eingeholt werden.
Welche Hüftprothesen sind die besten?
Eine einfache Frage, auf die es nur diese relative Antwort gibt: Es kommt darauf an. Zur Veranschaulichung zwei Beispiele:
Angenommen, bei einem 55-jährigen Mann wird eine künstliche Hüfte notwendig. Er leidet unter einer starken Bewegungseinschränkung und Schmerzen beim Gehen. Der Knorpel seines Hüftgelenkes ist stark verschlissen (Überkopfarbeit führt eher zur Degeneration des Schultergelenkes)
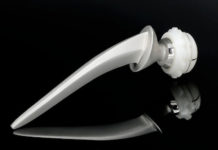
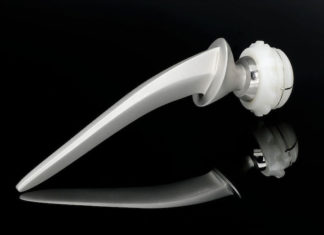
Ein Orthopäde wird in diesem Fall eher zu dem Einsetzen einer zementfreien Oberflächenersatzprothese raten. Diese bestehen in der Regel aus Titan und sind an der Oberfläche aufgerauht. In diese Rauhigkeit kann ein noch relativ junger vitaler Knochen einwachsen und die Prothese so über Jahrzehnte fixieren.
Ein zweites Beispiel: Eine 81-jährige Patientin leidet unter einer steifen und schmerzhaften Hüfte aufgrund von Hüftarthrose. Der Verschleiß des Gelenkknorpels ist schon so weit fortgeschritten, dass sie sich nicht mehr ohne Schmerzen bewegen kann.
Der Orthopäde hat nach einer Messung der Knochendichte und nach einer Untersuchung des Knochenstoffwechsels festgestellt, dass der Knochen nicht mehr vital ist. Deshalb rät er der Patientin zu einer zementierten Prothese. Dabei wird der Prothesenschaft mit Knochenzement im Röhrenknochen fixiert. Der Knochenzement ist ein Art Zweikomponentenkleber aus Kunststoff (Acrylat), bei dem ein Pulver mit Flüssigkeit vermischt wird und in etwa 10 Minuten aushärtet.
Grundsätzlich unterscheidet man zwischen:
- zementierten Prothesen
- zementfreien Prothesen
- Hybridprothesen (Kombination aus zementfreier und zementierter Prothese)
Vorbereitung auf die OP
Mindestens zwei bis drei Wochen vor der Operation sollten Sie damit beginnen, sich körperlich zu bewegen. So wird die Durchblutung des Gewebes gefördert, dies unterstützt eine komplikationsfreie Wundheilung nach der OP. Es bieten sich sanfte Aktivitäten wie Radfahren oder Aquajogging an.
Außerdem raten Ärzte dazu, auf die Genussgifte Alkohol und Nikotin zu verzichten und weniger Süßigkeiten und Kohlenhydrate zu essen. Gut sind nährstoffreiche, vitaminreiche und eiweißreiche Lebensmittel.
Um zu entscheiden, welche Prothesenform und Verankerung bei Ihnen ratsam ist, werden Sie eingehend körperlich untersucht. So wird etwa Ihre Knochendichte gemessen. Auch eine Wirbelsäulenmessung führt der Arzt durch und bestimmt die Beinlänge, um die Prothese später ideal einzupassen.
Sind alle Voruntersuchungen abgeschlossen, erstellt der Arzt anhand der Röntgenbilder eine computergestützte Planungsskizze Ihrer Prothese. An dieser orientiert er sich bei der Operation. Auch zu diesem Zeitpunkt können Sie sich eine Zweitmeinung einholen. Ist die angedachten Prothese die beste für Sie? Ein kluger Arzt weiß viel, zwei kluge Ärzte wissen mehr. Es geht um Ihre Gesundheit!
Klassische vs. minimal-invasive Operation
Eine künstliche Hüfte kann auf verschiedene Weise eingesetzt werden. Man unterscheidet zwischen einer klassischen und einer minimal-invasiven Operationsmethodik.
Bei der klassischen Hüft-Op setzt der Chirurg einen Schnitt am seitlichen oder hinteren Oberschenkel. Anschließend durchtrennt er einen Teil der Oberschenkelmuskulatur und der Sehnen, um den Zugang zum Hüftgelenk zu erhalten. Nun kann er das krankhafte Knochenmaterial entfernen und das Implantat einsetzen. Dadurch dass mehrere Muskeln durchtrennt wurden, dauert die Rehabilitationsphase nach der klassischen Hüft-Operation etwas länger als bei einem minimal-invasiven Eingriff. Der Vorteil der offenen Hüft-OP: Der Operateur hat eine bessere Übersicht über das Operationsfeld. Damit ist die Gefahr einer Fehlpositionierung der Prothesenteile geringer.
Bei einer minimal-invasiven Operation, auch Schlüsselloch-Operation genannt, benötigt der Chirurg spezielles Instrumentarium und Hilfsmittel, das über kleinere Hautschnitte eingeführt wird. Der Chirurg operiert gezielt durch die Muskeln und Sehnen hindurch ohne sie abzulösen oder zu durchtrennen. Dadurch entfällt nach der Hüft-OP die langwierige Heilung der Muskulatur. Allerdings hat der Operateur bei der Schlüsselloch-Operation eine schlechtere Übersicht und muss sehr erfahren sein. In Kapitel 5 finden Sie eine Liste mit Kliniken, in denen eine künstliche Hüfte überdurchschnittlich häufig implantiert wird.
Eine bei Patienten oft nachgefragte minimal-invasive OP-Methode ist die AMIS-Technik. Die Abkürzung AMIS steht für „Anterior Minimally Invasive Surgery“ (vordere minimal-invasive Operationstechnik). Der operative Zugang zum Hüftgelenk erfolgt hier von vorne, nicht von der Seite oder von hinten. Genau wie bei anderen minimal-invasiven Operationsmethoden arbeitet der Operateur bei der AMIS-Methode durch eine natürliche Muskellücke hindurch, ohne Muskeln und Sehnen zu durchtrennen. Allerdings operiert er genau an der Grenze zwischen zwei Nerven-Versorgungsgebieten, dadurch ist die Verletzung von Nervenästen sehr unwahrscheinlich.
Auf lange Sicht ist die klassische und die minimal-invasive Operation gleichwertig. Nach spätestens einem viertel Jahr gibt es keine Unterschiede mehr zwischen beiden Eingriffen.
(Anzeige): Welche Hilfsmittel werden für Hüftpatienten von der Krankenkasse bezahlt? Welche Rehabilitationseinrichtungen sind für Hüftpatienten geeignet? Welche Lebensweise empfehlen die medizinischen Leitlinien für Hüftpatienten? Thorsten Gehrke, Chefarzt der Helios Endo Klinik Hamburg, und Lukas Hoffmann, Journalist beim Handelsblatt, haben einen Ratgeber für Hüftprothesen-Patienten geschrieben. Dieser Artikel ist ein Kapitelauszug. Klicken Sie auf das Bild, um bei Amazon mehr über das Buch zu erfahren!